Ava, Olivia y Landon son tres niños estadounidenses los cuales heredaron una enfermedad llamada deficiencia de adhesión leucocitaria tipo I debido a que ambos progenitores eran portadores de una mutación genética muy extraña. Había un 25% de posibilidad de que sus hijos la heredaran y desgraciadamente los tres entraron dentro de ese porcentaje.
¿Qué es la deficiencia de adhesión leucocitaria tipo I?
Esta se considera una enfermedad rara ya que su prevalencia es de 1 caso por cada millón de personas, a nivel mundial.
Se le llama una inmunodeficiencia primaria porque afecta a la capacidad del sistema inmunológico para combatir infecciones. Por esto, aproximadamente un 70% de los casos detectados no sobreviven a esta enfermedad más allá de los tres años, como consecuencia de graves infecciones.
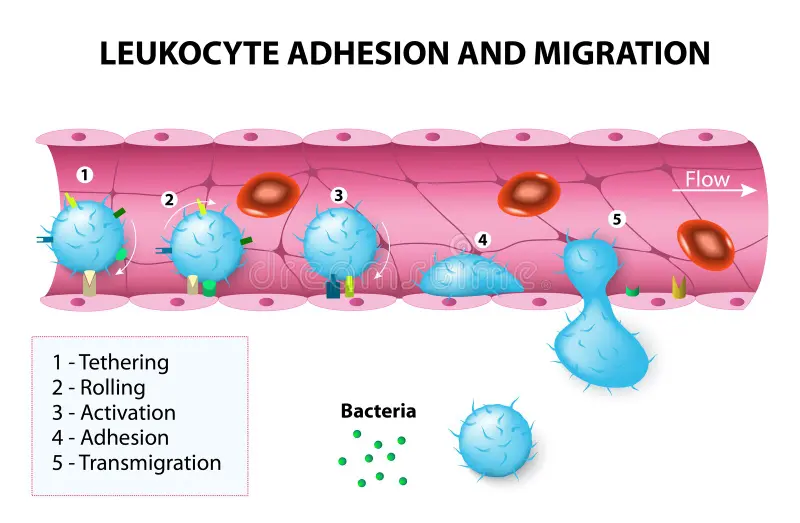
La mutación, afecta a los leucocitos, un tipo celular del sistema inmune. Concretamente afecta a los neutrófilos. Estos, debido a la mutación no son capaces de salir adecuadamente del torrente sanguíneo, por tanto, provoca que no lleguen al sitio de la infección y que la respuesta inmune sea deficiente.
Pero ¿qué ocurre con los pacientes a los que se les detecta la enfermedad? ¿Qué tratamiento se les impone?
Como ya he mencionado anteriormente, es una enfermedad bastante rara y, que lo sea conlleva que no se invierta tanto tiempo ni dinero en investigar sobre ella antes que otras enfermedades más comunes.
Hasta ahora no se había desarrollado ningún tratamiento curativo y, por lo tanto, a los pacientes que sufrían esta enfermedad se les administraba antibióticos para combatir las infecciones. Afortunadamente, en 2016 un grupo de investigadores de Madrid consiguió curar a un grupo de ratones. Gracias a esos resultados, se ha conseguido desarrollar el tratamiento que ha salvado la vida de nueve niños hasta la fecha, entre ellos los tres hermanos.
En que consiste esta terapia:
Nosotros, en nuestra médula ósea tenemos células madre. Una célula madre es aquella que es capaz de realizar cualquier función, al contrario que una célula especializada que solo puede hacer la función para la que está diseñada. También puede dividirse en otras células madre. Eso sí, una vez la célula madre se especializa desarrolla unas características para llevar a cabo una sola función y pierde la capacidad de hacer el resto de las funciones. Una vez entendido esto, se entiende el por qué en esta terapia se seleccionan células madre de la médula ósea del paciente. De este modo, se le introduce un gen a esas células para que produzcan glóbulos blancos sanos y que puedan combatir las infecciones. Cuando ya se han modificado estas células se devuelven al cuerpo. Al utilizar las mismas células del propio paciente se elimina la posibilidad de rechazo, ya que el propio paciente es su donador como bien explica Juan Antonio Bueren, jefe de división de terapias innovadoras del CIEMAT.
Se espera que, gracias a este tratamiento, se pueda hablar de curación total. De hecho, los nueve niños tratados con éxito ya llevan una vida normal y feliz.
Paula Gregorio.